RETINOPATIA DIABETICA
Il deficit visivo nel soggetto diabetico è dovuto nell’80-90% dei casi alla retinopatia.
Nel nostro Paese, l’incidenza di cecità secondaria al diabete è di circa 2 casi/100.000 abitanti/anno. La retinopatia diabetica è causa del 13% dei casi di grave handicap visivo, comprendendo in questa definizione sia pazienti per legge considerati portatori di cecità parziale che di cecità totale.
La prevalenza della retinopatia diabetica (RD) è trascurabile nei giovani con diabete di durata inferiore ai 5 anni ed in età prepubere. Quando il diabete è diagnosticato dopo i 30 anni di età, la prevalenza di retinopatia è del 20% dopo 5 anni di malattia, 40-50% dopo 10 anni e oltre il 90% dopo i 20 anni.
Pertanto, il 30-50% della popolazione diabetica è affetto da retinopatia in forma più o meno grave.
L’incidenza cumulativa di retinopatia, in un periodo di osservazione di 4 anni, varia dal 34% al 59%, a seconda che si tratti rispettivamente di pazienti anziani trattati con la sola dieta o di giovani insulino dipendenti.
La retinopatia diabetica colpisce circa il 40% dei pazienti portatori di diabete, soprattutto quello di tipo II, il quale negli ultimi anni risulta in progressivo aumento.
In Italia i pazienti diabetici noti sono attualmente 1.700.000, ma le proiezioni indica che nel 2025 questa cifra salirà a 3.300.000 con una prevalenza media nella popolazione generale intorno al 3%, che sale al 5.6% qualora si consideri anche il diabete non diagnosticato e la fascia d’età compresa tra i 45 e i 55 anni
La prevalenza del diabete in Italia è stimata intorno al 3-4% della popolazione e aumenta con l’età. Circa 1 caso su 10 è affetto da Diabete di tipo I. Si stima, inoltre, che da un terzo a metà dei casi di diabete di Tipo II già insorto non sia ancora diagnosticato in quanto asintomatico.
Le proiezioni dell’OMS prevedono il raddoppio dei casi di diabete a causa dell’aumento dei fattori di rischio quali l’invecchiamento, della popolazione, la sedentarietà e le scorrette abitudini alimentari.
L’evoluzione della retinopatia diabetica varia in relazione al tipo di diabete, all’accuratezza del controllo glicemico ed al grado di compliance del paziente rispetto al protocollo diagnostico-terapeutico stabilito
In generale comunque l’incidenza della cecità è 25 volte maggiore nei pazienti affetti da diabete rispetto alla popolazione normale.
La proporzione di Retinopatia Diabetica nei soggetti affetti da diabete mellito è circa il 30% dopo 10-20 anni di evoluzione. Questa popolazione aumenta progressivamente con la durata della malattia diabetica.
La retinopatia diabetica è la più importante complicanza oculare del diabete mellito e costituisce nei paesi industrializzati, la principale causa di cecità legale tra i soggetti in età lavorativa. I sintomi ad essa correlati spesso compaiono tardivamente, quando le lesioni sono già avanzate, e ciò limita l’efficacia del trattamento.
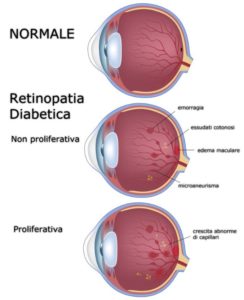
È una condizione progressiva causata da alterazioni micro-vascolari che provocano edema della macula, proliferazione fibrovascolare, emorragia vitreale e distacco di retina.
In alcuni soggetti con retinopatia diabetica, i vasi sanguigni possono gonfiarsi e perdere liquido; in altri nuovi vasi sanguigni possono crescere sulla superficie della retina.
Nella maggioranza dei casi la RD colpisce entrambi gli occhi.
La sintomatologia della RD è caratterizzata da alterazioni della funzione visiva che vanno dalla perdita della visione centrale fino alla cecità completa.
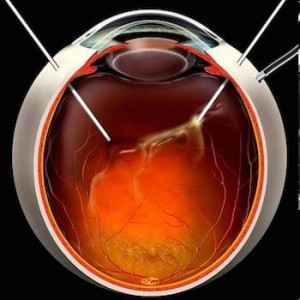
Visione paziente affetto da retinopatia diabetica.
La diagnosi precoce e le terapia laser possono limitare in modo consistente i danni derivanti dalla evoluzione naturale della RD, con conseguente miglioramento della qualità della vita dei pazienti e riduzione dei costi sanitari derivanti dalla minore gravità dell’handicap visivo.
Distinguiamo tre tipi di retinopatia diabetica:
- Background (o non proliferante)
- Pre-proliferante
- Proliferante
Di questi soggetti il 10% ha una retinopatia proliferante che può portare rapidamente cecità.
Anche la retinopatia non proliferante, che interessa il 90%, determina un’alta proporzione di preoccupanti deficit visivi.
Almeno un milione e mezzo di soggetti presenta attualmente lesioni retiniche di origine diabetica e 100. 000 hanno avuto un’evoluzione verso lesioni gravi: una diminuzione marcata della vista e molto spesso la cecità.
La retinopatia non proliferante si osserva più spesso nel diabete insorto nell’età adulta, mentre la retinopatia proliferante si manifesta generalmente, ma non sempre, nelle forme giovanili.
Le due forme sono in relazione con la durata della malattia generale e si riscontrano più spesso nei casi di diabete non controllato.
La presenza di alterazioni retiniche può essere notata già dopo 5 anni di evoluzione della malattia ed è frequente dopo un diabete che dura da più di 10 anni.
Dopo 10 anni di evoluzione il 20% dei soggetti presenta lesioni retiniche, dopo 15 anni il 60 % dopo 30 anni il 90% dei soggetti è affetto da retinopatia diabetica.
La retinopatia diabetica è la più importante complicanza oculare del diabete mellito e costituisce, nei paesi industrializzati, la principale causa di cecità legale tra i soggetti in età lavorativa.
I sintomi ad essa correlati spesso compaiono tardivamente, quando le lesioni sono già avanzate, limitando l’efficacia del trattamento.
A livello nazionale almeno il 30% della popolazione diabetica è affetta da retinopatia e annualmente l’1% viene colpito dalle forme gravi della stessa. I principali fattori di rischio sono associati alla comparsa precoce e ad una rapida evoluzione del diabete, lo scompenso glicometabolico, il cattivo controllo dell’eventuale ipertensione arteriosa e dislipidemia concomitante.
Sebbene elevati valori glicemici siano implicati nell’insorgenza e nell’evoluzione della retinopatia diabetica, spesso sono determinanti quadri di considerevole ipoglicemia.
Inoltre è fondamentale la suscettività dei fattori genetici che chiariscono la variazione dell’incidenza e la progressione della retinopatia.
L’efficacia della terapia in corso di retinopatia diabetica è strettamente correlata alla tempestività della applicazione dell’intervento terapeutico.
La sintomatologia soggettiva può essere scarsa o assente anche in presenza di gravi lesioni retiniche, che possono esitare a breve termine in perdita visiva.
Come si cura la retinopatia diabetica?
Fotocoagulazione argon laser: il raggio laser, messo a fuoco sulla retina, determina una bruciatura del tessuto provocandone la distruzione a la successiva cicatrizzazione.
Il laser, quindi, non guarisce ne rigenera la retina malata, ma semplicemente la ustiona. In questa maniera, però viene bloccata progressione della malattia. Il laser non rida la vista perduta ma cerca di mantenere quella che si possiede.
La terapia chirurgica viene attuata nelle fasi avanzate quando si sono formate emorragie che invadono il vitreo oppure quando si è creato un distacco di retina.
In questi casi la vitrectomia cioè la rimozione del vitreo con la sostituzione di sostanze trasparenti e tamponanti come gas o olio di silicone può ridare una lieve funzionalità visiva.
Negli ultimi anni vi sono stati notevoli passi in avanti nella chirurgia della retinopatia diabetica. Alla vitrectomia si sono aggiunte le iniezioni intravitreali di varie sostanze e gli impianti medicamentosi a lento rilascio (vedi iniezioni intravitreali)